Прививки
Окружающий мир густо населен огромным количеством микроорганизмов. С рождения и до смерти человек сталкивается с ними ежесекундно. С первого дня жизни в организме человека начинает активную работу иммунная система. В задачу иммунитета входит распознавание и противостояние опасным микробам. Успешно отбитые атаки микроорганизмов на иммунитет проходят незамеченными, те же из бактерий, что смогли пробиться внутрь нашего тела, встречают грозный отпор со стороны защитных сил
До изобретения прививок инфекции и вирусы являлись главной причиной высокой смертности среди населения Земли и малой продолжительности жизни. Но вот уже 200 с лишним лет в мире существует эффективный способ защиты человека и животных от целого ряда инфекционных и некоторых вирусных заболеваний. Первую прививку от оспы сделал в начале XIX века английский доктор Э. Дженнер. С тех пор иммунизация стала для человека самым эффективным способом профилактики опасных болезней.
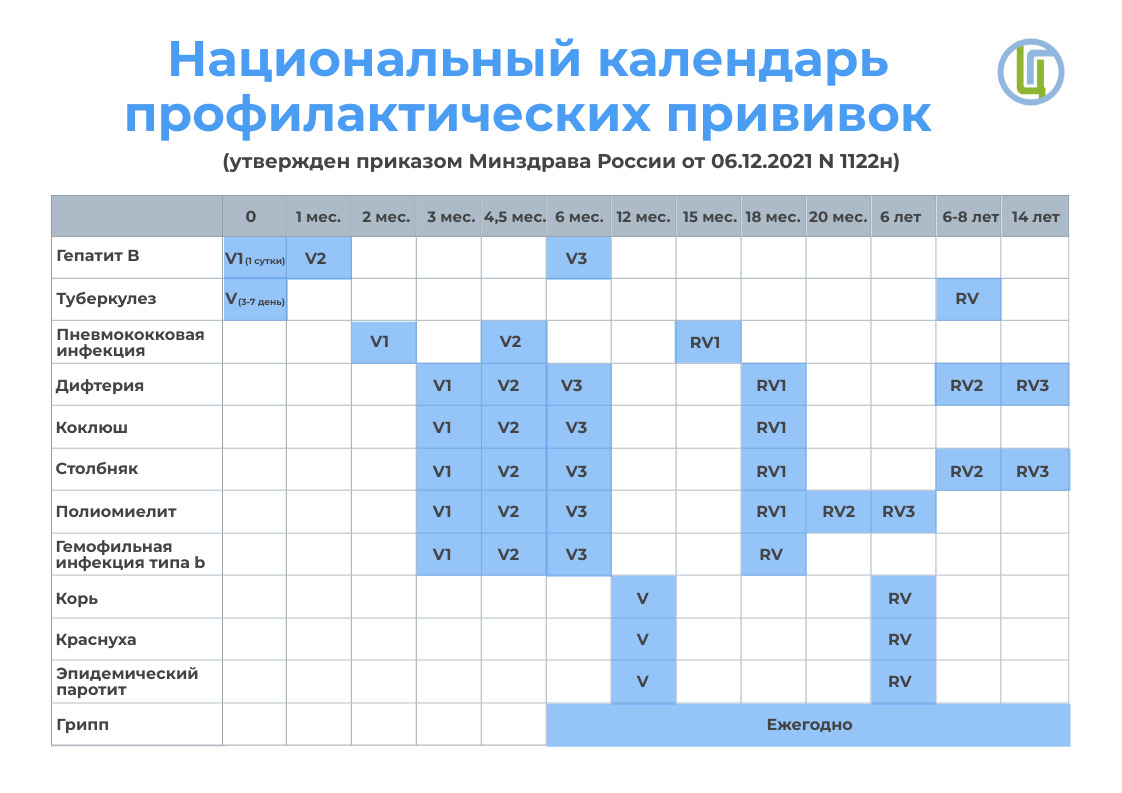
Защитить человека от опасных заболеваний является также задачей государства. Во всех странах мира внедряются определенные схемы вакцинации. В России, в соответствии с Национальным календарем профилактических прививок, вакцинируют от туберкулеза, гепатита В, дифтерии, столбняка, коклюша, полиомиелита, пневмококковой инфекции, кори, паротита, краснухи, гриппа. Вакцинация от этих инфекций проводится для населения бесплатно в установленные сроки.
Однако существуют еще множество инфекций, которые также опасны для человека, но вакцинация от них на государственном уровне не проводится. Что же это за инфекции?
Вирусный гепатит А
Острое вирусное заболевание.
По данным ВОЗ ежегодно болезнь переносят 1,5 миллиона человек. Вирусный гепатит А распространен в таких странах как Египет, Тунис, Индия, страны Юго-Восточной Азии, Южной Америки и Карибского бассейна. Об этом стоит помнить туристам, отправляющимся на отдых в жаркие страны.
Передается от человека к человеку через грязные руки, предметы обихода, воду и пищевые продукты. Вирус гепатита А поражает печень. В большинстве случаев заболевание заканчивается выздоровлением, но возможны и осложнения, такие как воспаления желчных путей и поджелудочной железы, и даже смертельный исход.
Защитить от этого заболевания поможет вакцина от гепатита А.
Кому показана прививка против гепатита A?
1.С года вакцину от гепатита A вводят детям, проживающим на территории стран с высоким уровнем заболеваемости.
2.Путешественникам, отбывающим в страны с низким уровнем гигиены;
3.По эпидемическим показаниям проводят вакцинацию всем контактным лицам в очагах инфекции.
4.Иммунизацию проводят также людям из групп риска.
Препарат вводят двукратно внутримышечно в дельтовидную мышцу. Ревакцинация проводится не ранее, чем через месяц после первого введения вакцины. Такая схема обеспечивает полноценную защиту от заболевания как минимум на 20 лет.
Вакцинация против гепатита A проводится следующими препаратами:
«Альгавак М», которую производят в России, разрешена всем взрослым и детям с трёх лет;
«Хаврикс 720» и «Хаврикс 1440» для детей и взрослых соответственно, производство Smith Claim Bichem (Англия);
«Аваксим» (с двух лет), «Аваксим 80» (с года до 15), «Аваксим 160» (применяется с 16 лет) — Французская вакцина для разных возрастных групп;
Менингококковая инфекция
Крайне тяжелое инфекционное заболевание. Вызывается бактерией Neisseria meningitidis. Передается от человека к человеку при разговоре, кашле, чихании.
Тяжесть менингококковой инфекции колеблется от насморка до молниеносного сепсиса, приводящего к смерти за несколько часов. Немногие инфекции имеют столь катастрофичное течение.
Инфекция широко распространена в странах «менингитного пояса»: Центральной Африке, Китае, Южной Америки. В нашей стране распространенность 5 случаев на 100 тыс. населения.
Как можно защитить ребенка от менингококковой инфекции?
Уже более 30 лет от менингококкового менингита используются полисахаридные вакцины. Эти прививки против менингита детям проверены временем и хорошо переносятся. Бывают они трёх видов.
1.Двухвалентные (группы A и C). К ним относятся: вакцина «Менинго A+C» (Франция), показана с 2 лет; вакцина менингококковая группы A и A+C (Россия), делается с возраста 18 месяцев, но если есть очаг, то можно вводить с полугода.
2.Трехвалентные (группы A, C и W). Вакцина «Менинго-ACW».
3.Четырехвалентные (группы A, C, Y и W135). Это вакцины: «Менцевакс» (Бельгия); «Менактра» (США), показана с 9 мес.
Кому показана вакцинация?
детям 2-10 лет из всех групп риска (хронические заболевания, путешествие в зону эпидемии или проживание там);
детям и подросткам 11 лет, а также старшим, если они не привиты до 15-ти лет;
взрослым, входящим в группы риска, студентам, планирующим жить в общежитии;
медицинским сотрудникам и персоналу лабораторий;
призывникам;
путешественникам и туристам;
ВИЧ-инфицированным людям;
при контактах, даже семейных, с бессимптомно болеющими людьми.
Ветряная оспа
Острое вирусное заболевание. Передается от человека к человеку воздушно-капельным путем. Риск заражения при контакте с больным приближается к 100%.
Заболевание протекает остро с подъемом температуры тела от 37 до 40 гр, появлением характерной сыпи на коже.
Заболевание чаще всего заканчивается выздоровлением к 10 –му дню, однако возможны и тяжелые формы инфекции, такие как геморрагическая форма течения ветряной оспы, при которой везикулы наполняются кровяным содержимым и образуются множественные кровоизлияния в кожу, слизистые, внутренние органы, и гангренозная форма, при которой часть тканей подвергается некрозу, образуются язвы, они быстро инфицируются. Результатом может явится сепсис и смертельный исход.
Характерны для «ветрянки» и осложнения. Это гингивиты, стоматиты, гнойный паротит, конъюнктивиты, кератиты, отиты, сепсис, пневмонии, гломерулонефриты, энцефалит, миелит, нефрит, миокардит, кератит, синдром Рея, артриты, ларингит.
Единственным способом защититься от ветряной оспы является вакцинация.
Вакцинация показана у детей от 1 года, не болевших ранее ветрянкой и не привитых против неё. Людям, находившимся в контакте, людям, относящимся к «группе высокого риска».
К группе высокого риска относятся люди, страдающие хроническими заболеваниями, течение которых ветрянка утяжеляет. Это следующие категории больных:
пациенты, получающие иммунодепрессанты и кортикостероиды;
лица, проходящие курс лучевой терапии;
люди, готовящиеся к трансплантации;
пациенты, страдающие хроническим нефритом, гепатитом;
больные лейкозом.
Вакцину вводят подкожно. Для детей с 1 до 13 лет – однократно, с 13 лет – двукратно с интервалом в 6-10 нед. Такая схема вакцинации позволяет выработать иммунитет к вирусу 95% вакцинированным. Защита от «ветрянки» сохраняется минимум в течение 20 лет.
В России зарегистрированы вакцины:
окавакс (Франция)
варилрикс (Бельгия)
Ротовирусная инфекция
Протекает у ребенка с подъемом температуры тела до 40 гр. Рвотой, частым жидким стулом. Выраженность проявлений различна, чем старше ребенок, тем легче он переносит инфекцию, у малышей же, особенно на первом году жизни многократные рвота и понос приводят к большой потери жидкости и необходимых организмы микроэлементов, состояние зачастую очень тяжелое, требует лечения в условиях стационара. При неблагоприятном течение может наступить смертельный исход.
В связи с высокой заболеваемостью и детской смертностью для защиты малышей созданы вакцины против ротавирусов.
Учитывая огромную роль заболевания в развитии кишечных расстройств у детей раннего возраста, родители должны знать о возможности их защиты путем вакцинации. Особенно полезна вакцинация для ослабленных детей.
Для предотвращения ротавирусной инфекции в настоящее время существует две вакцины, в состав которых входит ослабленный живой вирус:
Ротатек (производится американской фирмой Merck)
Ротарикс (производится бельгийской фирмой GlaxoSmithKline).
Вакцины принимаются орально с 2 х месячного возраста.
До настоящего времени вакцинация против вышеобозначенных инфекций не включена в Национальный прививочный календарь в России, иммунизация проводится за счет личных средств граждан. Однако возможность защитить своего ребенка от тяжелого заболевания есть. Вакцины широко представлены в лечебных учреждениях города. И только родителям решать, нужно ли привить ребенка или рисковать заболеть.
Что помогает ребенку справиться с возбудителями инфекций?
Защиту организма от многих возбудителей инфекционных заболеваний, осуществляет иммунная система ребенка.
Со всеми ли возбудителями инфекционных заболеваний может справиться иммунная система ребенка самостоятельно?
Не со всеми. Иммунная система не в силах справиться с возбудителями дифтерии, вирусных гепатитов, столбняка, коклюша, полиомиелита, кори, краснухи, ветряной оспы и других инфекционных заболеваний.
Как же защитить ребенка от возбудителей инфекционных заболеваний, с которыми не может самостоятельно справиться его организм?
Защиту детей от наиболее опасных и распространенных инфекций создается с помощью вакцин.
Что происходит при введении в организм вакцин?
При введении вакцин организм ребенка «знакомится» с возбудителями инфекции и «обучается» из распознавать, реагировать и бороться с ними. Часть прививок, полученных в детстве, создают основу иммунитета против отдельных инфекций на всю жизнь.
Что происходит, когда организм встречается с возбудителем инфекции, против которой человек привит?
Когда организм встречается с настоящим возбудителем инфекции, то выработанная с помощью прививок защита препятствует развитию болезни или смягчает тяжесть её течения.
Почему некоторые вакцины вводят повторно?
С течением времени действие отдельных прививок ослабевает. Поэтому, через определенный срок, с целью, стимуляции иммунитета, прививку необходимо повторить (сделать ревакцинацию).
Насколько безопасно для ребенка проведение прививок?
После прививки у некоторых детей может быть повышение температуры, покраснение или уплотнение в месте введения вакцины. Это закономерная реакция, которая говорит о начале формирования защиты от инфекции.
Она связана с индивидуальными особенностями организма. Такие реакции носят кратковременный характер и не требуют лечения.
Каков риск развития осложнений после прививки?
Риск развития серьезных нежелательных эффектов (осложнений) после прививки минимален. Нужно знать, что вероятность развития осложнений после перенесенного инфекционного заболевания в несколько десятков тысяч раз больше риска возникновения осложнения после прививки.
Безопасны ли вакцины?
Современные вакцины являются высокоэффективными и безопасными препаратами. Вакцины, применяемые в нашей стране, проходят тщательный контроль и соответствуют мировым стандартам.
Когда не проводят прививки подлежащим лицам?
Прививки не проводят в период острого или обострения хронического заболевания: их откладывают до выздоровления или достижения ремиссии. Однако, если риск заражения инфекцией велик (например, после контакта с больным), то ряд вакцин можно ввести на фоне незначительных симптомов острого или хронического заболевания.
Кто определяет возможность проведения прививки?
К каждому человеку (взрослому и ребенку) применяется индивидуальный подход: перед любой прививкой врач осматривает пациента и решает вопрос о возможности её проведения в данный момент.
Можно ли делать прививки ослабленным, часто болеющим детям или детям с хроническими заболеваниями?
Таким детям профилактические прививки особенно необходимы:инфекции у них протекают гораздо тяжелее, нередко сопровождаются осложнениями.
Можно ли проводить несколько прививок одновременно?
Иммунная система многофункциональна и способна обрабатывать несколько задач одновременно без ущерба для здоровья ребенка. Поэтому проведение нескольких прививок в один день безопасно и позволяет создать защиту против нескольких инфекций одновременно. Для создания длительной и эффективной защиты с помощью вакцин важно соблюдать рекомендованные интервалы между прививками.
Может ли заболеть привитой ребенок?
Ни одна вакцина не дает 100% гарантии, что ребенок, получивший прививку, не заболеет. Но, если привитой ребенок все-таки заболеет, то заболевание с большой вероятностью будет протекать в легкой форме, без осложнений и смертельного исхода.
Более эффективным средством предупреждения инфекционных заболеваний, чем вакцины на сегодняшний день современная медицина не располагает.
Мы надеемся, что Вы примите правильное решение и скажете Вашему малышу «Мы идём делать прививку, чтобы ты был сильным и здоровым!»
Профилактическая медицина
Основные правила
Как и для взрослых, для малышей сон – это отличный способ переработать всю информацию, которую мозг получил за день. Сколько надо спать детям, и к чему приводит недосып в юном возрасте?
Сколько надо спать детям
Потребность во сне зависит от возраста. Новорожденные спят около 20 часов в сутки, дети от 2 до 4 лет — около 16 часов, 4-5-летним детям следует обеспечить 13-часовой сон, дети 6–7 лет должны спать 12 часов, а подросткам необходимо 9 часов сна.
К сожалению, в наше время недосыпают не только занятые карьерой и домашним хозяйством родители, но и их дети, По данным статистики, среди детей сейчас примерно 5 процентов недосыпающих по 1,5–2 часа в сутки, начиная с ясельного возраста.
Почему дети недосыпают
Часто причина недосыпа в том, что не только мама и папа считают, что полноценный сон для малыша не важен, но и в дошкольных учреждениях перестали строго следить за правильной организацией сна .
Но и дома ребенок получает все возможности спать меньше, чем необходимо. Ему разрешают допоздна засиживаться за уроками, смотреть телевизор перед сном, играть в компьютерные игры.
Если малыш недосыпает
Последствия недосыпания у детей несколько отличаются от того, что происходит у взрослых.
У взрослых в результате дефицита сна, будь то бессонница или недосыпание, снижается производительность труда, увеличивается количество дорожно-транспортных происшествий, заболеваемости ишемической болезнью сердца, но у детей сон играет особую роль в развитии.
Во-первых, сон участвует в процессе роста. Почти 80 процентов гормона роста у ребенка вырабатывается в первом цикле сна. Дефицит сна может вызвать отставание в росте и замедление физического развития ребенка.
Неуравновешенность, суетливость, забывчивость, путаница в речи, не критичность в отношении своего поведения, по мнению ученых, часто свидетельствуют о том, что ребенок недосыпает. Об этом же говорит привычка тереть глаза, как будто их засыпало пылью.
У таких детей, отмечают исследователи, снижена нормальная работоспособность, нарушена работа нервной системы. Дефицит сна снижает у них способность к усвоению и переработке информации, переносу и организации ее в памяти.
Не менее важное отрицательное последствие недосыпа для малышей — снижение способности адаптироваться к стрессовым ситуациям.
Эти изменения носят обратимый характер и исчезают при установлении правильного режима сна. Но у детей, не имеющих по тем или иным причинам достаточно времени для сна, возрастает опасность развития сердечно — сосудистых заболеваний.
Для сна нужны условия
Бытует мнение, что нет ничего страшного в том, что ребенок засыпает под звуки телевизора, разговоры, считается, что такая спартанская манера воспитания позволяет вырастить ребенка неизнеженным. Но это довольно серьезное заблуждение.
Специальные электроэнцефалографические исследования показали, что в такой обстановке малыш засыпает неглубоко, а, следовательно, нервная система не получает полноценного отдыха.
Если такой неглубокий сон — обычное явление, ребенок становится беспокойным, без повода раздражительным, часто плачет, теряет аппетит, худеет. Иногда у детей наблюдается вялость, заторможенность, апатия. Не рекомендуется родителям вступать в противоречие с законами физиологии.
Как правильно организовать сон?
С самого раннего детства укладывайте малыша спать в одно и то же время.
Придумайте ритуал засыпания – умывание, чтение на ночь – и старайтесь не изменять ему никогда.
За пару часов до сна ребенок должен закончить шумные игры, сделать уроки и выключить компьютер. Спокойное чтение или тихая игра с игрушками поможет успокоиться и быстро заснуть.
В спальне малыша должно быть прохладно, темно и тихо, чтобы ничего не мешало спокойно заснуть.
Как только малыш заснул, выключите музыку, работайте на компьютере с наушниками, погасите верхний свет, и разговаривайте вполголоса.
Самое важное о детском сне
Сон очень важен для нормального роста ребенка и развития его мозга, а регулярный недосып может привести к серьезным болезням. Создайте малышу условия для засыпания и тщательно следите, чтобы ничто не мешало его полноценному сну.
При выезде за рубеж важно заблаговременно уточнять в территориальных органах Роспотребнадзора и у туроператоров сведения об эпидемиологической ситуации в стране планируемого пребывания.
В целях профилактики инфекционных и паразитарных заболеваний необходимо соблюдать меры предосторожности, чтобы не допустить заражения и последующего развития заболевания:
— употреблять для еды только ту пищу, в качестве которой вы уверены;
— употреблять для питья только гарантированно безопасную воду и напитки (питьевая вода и напитки в фабричной упаковке, кипяченая вода). Нельзя употреблять лед, приготовленный из сырой воды;
— мясо, рыба, морепродукты должны обязательно подвергаться термической обработке;
— желательно не пользоваться услугами местных предприятий общественного питания и не пробовать незнакомые продукты, не покупать еду на рынках и лотках, не пробовать угощения, приготовленные местными жителями;
— в случае необходимости приобретать продукты в фабричной упаковке в специализированных магазинах;
— овощи и фрукты мыть безопасной водой и обдавать кипятком;
— перед едой следует всегда тщательно мыть руки с мылом;
— при купании в водоемах и бассейнах не допускать попадания воды в рот;
— в целях защиты от укусов насекомых рекомендуется применять средства, отпугивающие и уничтожающие насекомых (репелленты и инсектициды), а также в помещениях обязательно засетчивать окна и двери.
В случае обнаружения присасывания клещей, следов укусов кровососущих насекомых, появления высыпаний или любых других кожных проявлений немедленно обратиться к врачу.
Побудить детей питаться здоровой пищей может оказаться очень сложно для любых родителей. Следуйте 6 правилам, перечисленным в данной статье, чтобы избежать конфликтов во время приема пищи и помочь вашему ребенку выработать положительное отношение к еде.
Правило №1: «Считается каждый кусок»
Все, что кушает ваш ребенок, должно быть питательным. Дети могут быть очень капризными и непоследовательными в приеме пищи, поэтому вам необходимо удостовериться, что то, что они едят, действительно полезно для них. Таким образом, если ваш ребенок на ужин съест всего лишь два кусочка картошки, можете быть уверены, что он сытно пообедал или же съел какую-нибудь закуску. В чем же суть?» — зададитесь вы вопросом. Размер желудка ребенка невелик, поэтому хорошенько подумайте, прежде чем кормить ребенка, чем попало. И спросите себя, зачем вам давать ребенку плитку шоколада или печенье в качестве закуски. Зачастую, именно родители радуются, когда видят, как их ребенок радостно поглощает непитательные закуски. Ваш ребенок может радоваться и по другим поводам, не только получая вредную еду.
Правило №2: «Исключите слово «десерт» из своего обихода, и осторожно используйте слово «угощать».
Пусть десерты будут здоровыми (не только приносящими радость), чтобы такие продукты, как фрукты, орехи, йогурт стали частью рациона питания, а не наградой за окончание приема пищи. Угощать можно всеми полезными продуктами, но мы зачастую думаем, что делать это можно только при помощи вредной пищи, поэтому будьте благоразумны.
Исключив из рациона питания подобные продукты, вы также будете исключать и их питательную ценность для ребенка, если вы следуете правилу №1. Опять-таки, обычно именно родители с радостью дают двухлетнему ребенку десерт или угощение, хотя последний вряд ли бы расстроился, если бы никогда в жизни не попробовал шоколадный торт со взбитыми сливками.
Правило №3: «Будьте упорны, а не настоятельны»
Ребенку, чтобы привыкнуть к новой пище, может понадобиться время. Вводите новые продукты в рацион питания ребенка постепенно, чтобы он мог привыкнуть к ним. Никогда не настаивайте на том, чтобы ребенок попробовал что-то, чего ему не хочется пробовать, и, конечно же, никогда не настаивайте на том, чтобы он доедал до конца. Час приема пищи не должен становиться часом битвы. Ваш ребенок съест все, если понадобится.
Если вы начнете бороться с ребенком из-за еды, вы рискуете тем, что это может затянуться надолго. Основной идеей здесь является здоровое питание ребенка, а не развитие связи между едой и контролем. Именно по этой причине важно начинать прививать ребенку понятия о здоровом питании с раннего возраста.
Правило №4: «Нарушайте правила, которым следовали наши родители»
Многие из нас вспомнят, как наши мамы клали еду нам на тарелку и ждали, съедим мы ее или нет. В то время не было такой проблемы с детьми из-за еды, потому что дети быстро понимали, что если они не съедят то, что им было предложено, они просто-напросто останутся голодными. И после нескольких вечеров, проведенных за столом в попытках доесть горох, дети привыкали съедать его без возражений.
Теперь нам известно, какой разрушительный эффект может иметь подобная практика. Многие проблемы с пищеварением начинались именно в детстве, и многие страдающие подобными проблемами могут вспомнить такие эпизоды из своего детства.
Помня о том, что вкусовые пристрастия вашего ребенка отличаются от ваших собственных или от пристрастий вашего супруга или соседа, вы должны время от времени нарушать правило «семейного приема пищи».
Пусть ваш ребенок сам придумает себе блюдо из здоровых продуктов на его вкус, и пусть все остальные члены семьи наслаждаются своей запеканкой, карри или жаркое. Если пища здоровая, и вы позволяете ребенку экспериментировать с ней не так уж часто, вы добьетесь того, что у вас не будут возникать проблемы, которые могли бы возникнуть, если бы вы последовали правилу, практикуемому вашими родителями. Данная практика позволит вашему ребенку ценить здоровую пищу, а не быть под влиянием отрицательных эмоций, связанных с ее приемом.
Правило №5: «Каждому человеку нужен завтрак»
Завтрак является самым важным приемом пищи для многих детей. Пропущенный завтрак может сказаться на всем остальном дне и может стать причиной того, что ваш ребенок будет слишком усталым, чтобы кушать, или же слишком голодным, чтобы уснуть и т.д. Какому родителю понравится, если его ребенок будет голодным и усталым? Многие исследования показали, что полноценный завтрак помогает детям лучше мыслить. Хотя большинство подобных исследований было нацелено на детей школьного возраста, это правило применимо также по отношению к новорожденным и маленьким детям. Существует мнение, что зачастую именно дети в возрасте двух лет остаются голодными. Завтрак должен содержать пищу, богатую белками для поддержания энергии, чтобы предотвратить утрату сил по утрам. Лучше позаботиться об этом заранее, потому что ребенок может привыкнуть не кушать по утрам, и вам будет сложно накормить его.
Правило №6: «Учитесь у своего ребенка»
Нашим детям известно намного больше, чем нам зачастую кажется. Желудок может подсказать своему владельцу о том, когда следует кушать, и сколько нужно кушать. Пусть ваш ребенок прислушается к требованиям своего организма. Невозможно применять одно правило ко всем детям, потому что любое правило должно соответствовать условиям вашей семьи. Научитесь иногда следовать правилам своего ребенка, они могут вас удивить.
ПРАВИЛЬНОЕ ПИТАНИЕ – ЗАЛОГ ЗДОРОВЬЯ!
Сборник рекомендаций, который поможет родителям сориентироваться, как именно устроить взаимодействие ребёнка и гаджета, чтобы это приносило пользу, а не вред
Цифровые медиа стремительно вошли в нашу жизнь и уже для множества детей дошкольного возраста стали неотъемлемой частью окружающего мира. Многим родителям понятно, что как-то регулировать взаимодействие детей и гаджетов необходимо, но при этом часто наблюдается картина, когда планшет с мультиком или телефон с игрой используется родителями как универсальный ключ к собственному покою и тишине.
- Избегайте использования цифрового медиа и гаджетов до достижения ребёнком возраста двух лет.
- Если ребёнок знакомится с гаджетами в возрасте до двух лет, старайтесь выбирать качественный контент и занимайтесь/смотрите вместе с ребёнком. Не допускайте их самостоятельного использования ребёнком.
- При этом не бойтесь знакомить ребёнка с цифровой техникой. Интерфейсы сейчас очень дружественные, и ребёнок разберётся с ними очень легко и быстро.
- Детям в возрасте от двух до пяти лет не следует проводить за просмотром/игрой в планшет больше одного часа в день, при этом обязательно следите, чтобы контент был высокого качества. Следите за ребёнком и помогайте ему понимать то, что он видит.
- Стоит понимать, что факт присутствия мультика/приложения в категории «образование» не означает, что он создавался квалифицированными педагогами.
- Избегайте программ и приложений со слишком быстрым темпом, большим количеством отвлекающих элементов и насилием.
- Выключайте гаджеты и телевизор, когда они не используются.
- Не следует использовать планшет только для того, чтобы успокоить ребёнка. Это может привести к проблемам с установлением и пониманием запретов, трудностям с самоконтролем, самоуспокоением и управлением эмоциями.
- Самостоятельно проверяйте приложения, перед тем как давать их детям. А лучше — играйте вместе. Выступайте в роли «учителя по медиа», который помогает ребёнку отделять плохое от хорошего.
- Во время приёма пищи, перед сном и в игровое время следует стараться не пользоваться гаджетами.
- Установите правило — никаких гаджетов за час до сна.
Задачами проведения профилактических осмотров несовершеннолетних (приказ ИЗ РФ № 514-н от 10.08.2017 г. «Порядок проведения профилактических осмотров несовершеннолетних») являются:
— определение состояния здоровья, необходимости профилактики заболеваний или лечения для оптимального физического и нервно-психического развития ребенка. Профилактические медицинские осмотры детей проводятся в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи в поликлиниках по месту жительства (структурных подразделениях образовательных учреждений).
Осмотрам подлежат: несовершеннолетние дети — с момента рождения до 17 лет (включительно).
При проведении профилактических медицинских осмотров детского населения выделяются два этапа: осуществление комплексных медицинских осмотров и организация лечебно-оздоровительных мероприятий детям с выявленной патологией.
Для раннего выявления признаков врожденной патологии, пороков и аномалий развития дети первого года жизни проходят профилактические медицинские осмотры ежемесячно. Они осматриваются врачом –педиатром участковым, и в соответствии с действующим Порядком осматриваются узкими специалистами со сдачей общих анализов крови, мочи, проведением ЭКГ, УЗИ.
На втором году жизни дети педиатром осматриваются в 1 год 3 месяца и 1 год 6 месяцев, с двухлетнего возраста и до 17 лет осматриваются один раз в год.
Детский стоматолог осматривает детей в возрасте 1 месяца, и с двух лет ежегодно.
В ходе профилактических осмотров специалистами дети в возрасте от 1 года до 17 лет осматриваются следующими специалистами:
— детский хирург принимает участие в профилактических медицинских осмотрах детей в возрасте 3, 6, 15, 16,17 лет,
— невролог осматривает детей в возрасте 1 год, 3,6,7,10,15,16,17 лет,
— офтальмолог осматривают детей в 1 год, 3, 6, 7, 10, 13, 15-17 лет включительно,
— оториноларинголог участвует в медицинских осмотрах детей в возрасте 1 года, 3, 7, 15 -17 лет.
— травматолог-ортопед осматривает детей в возрасте 1 года, 6, 10, 15-17 лет,
— психиатр детский – в возрасте 2,6,14 лет, психиатр подростковый – в возрасте 15-17 лет,
— акушер-гинеколог осматривает девочек, а детский уролог-андролог – мальчиков в возрасте 3, 6, 14-17 лет включительно.
В 1 год, 3,6,7,10, 15-17 лет проводятся общие анализы крови и мочи.
Для диагностики заболеваний сердца проводится электрокардиография детям в возрасте 1 год, в 6, 15, 17 лет.
Ультразвуковое исследование отдельных органов и систем проводится в 6 и 15 лет.
Для исключения туберкулеза – с 15 – летнего возраста выполняется флюорография.
Результаты профилактических осмотров несовершеннолетних позволяют оценить физическое, нервно-психическое развитие детей, определить состояние здоровья, а, при необходимости, своевременно провести лечение выявленной патологии и коррекцию установленных отклонений в развитии.
С целью своевременного выявления начальных форм заболеваний в образовательных учреждениях организуется ежегодно дети осматирваются врачом-педиатром.
Данные осмотра ребенка заносятся в медицинскую карту. Педиатр подводит итоги, выставляет окончательный диагноз, определяет группу здоровья и группу для занятий физкультурой, дает рекомендации по питанию и режиму дня, закаливанию, о мерах защиты от простудных и инфекционных заболеваний.
В случае выявления заболевания ребенок направляется к участковому врачу педиатру. Законным представителям врач дает рекомендации по лечению ребенка в поликлинике, в санатории, а если требуется — оказание специализированной медицинской помощи и высокотехнологичной медицинской помощи в стационарах краевого или федерального уровня.
До начала проведения медицинского осмотра медицинские работники должны получить от родителей или законных представителей ребенка, а начиная с 15-летнего возраста – и от самого подростка, письменное согласие на медицинское вмешательство (прохождение профилактического медицинского осмотра).
Контроль организации и качества проведения профилактических осмотров несовершеннолетних осуществляют ТФОМС и страховые медицинские организации.
Уши – такая же часть тела, как и все остальные. И очищать их так же важно, как и, например, мыть голову, тело, чистить зубы или проводить гигиену глаз – как взрослым, так и детям. Если этого не делать, то в ушах собирается ушная сера, которая в небольших количествах является естественной защитной смазкой и позволяет защитить барабанную перепонку и слуховую трубу от инородных микроорганизмов и веществ, а накапливаясь, становится источником болезнетворных бактерий.
Родители часто думают, что если малышу не чистить уши, то они будут болеть? Опыт медиков показывает, что все обстоит с точностью наоборот. Сера предохраняет уши от простуды, воспалительных процессов и попадания в них жидкости. Вычищая уши, вы тем самым лишаете их необходимой защиты. Не стоит рисковать здоровьем своего малыша.
Давайте разберемся, как правильно чистить уши ребенку. Ушная сера обычно выводится самостоятельно. Врачи не рекомендуют заниматься очищением наружного слухового прохода от серы. Слуховой проход очищается самостоятельно. Родители должны лишь следить за чистотой мочек ушей, складочек и областью за ушами, промывая их водой и мылом. В связи с этим, чистить уши новорожденному необходимо, но, естественно, во всем важна мера и осторожность.
В первые месяцы жизни ребенка достаточно проводить чистку его ушей раз в неделю-10 дней. Когда новорожденный подрастет – процедуру можно сделать более частой. Кроме того, не забывайте каждое утро очищать кожу за ушками малыша с помощью смоченного в воде ватного или маревого тампона или ватного диска. В идеале, это нужно делать после утреннего умывания. Но не пытайтесь чистить ухо внутри. Очень велика опасность травмирования барабанной перепонки! Идеально чистить уши малышу с помощью смоченных в воде специальных ватных палочек с ограничителями, которые продаются в детских магазинах. Точно, палочки есть. И многие, кто пробовал ими воспользоваться, нарекают на ограничители: дескать, эти ватные шарики не позволяют хоть сколько-нибудь проникнуть в ушко либо носик малыша, зачем они вообще нужны? Такие ватные палочки безопасны, и Вы при всем желании не сможете проникнуть глубже, чем можно в ушко малыша. И уж, конечно, ни в коем случае не используйте разного рода самодельные и «взрослые» средства для очищения ушек новорожденного: зубочистки или спички с ваткой, обычные ватные палочки и т.д.
И, наверняка, у Вас уже назрел следующий вопрос: а когда лучше чистить уши новорожденному? Педиатры советуют выбирать для этой процедуры либо время после утреннего кормления, либо время после вечернего купания. Почему именно так? Здоровые уши хорошо очищаются и без нашей помощи. Изначально природой заложено так, что наши уши способны к самоочищению. Серными и сальными железами, расположенными в ухе, выделятся особый секрет, защищающий ухо от повреждений. Клетки эпителия в ухе обновляются постоянно, причем по направлению от барабанной перепонки кнаружи. Помимо этого самоочищению ушей способствует строение височно-нижнечелюстного сустава. Когда мы едим, разговариваем, кашляем, чихаем, смеемся, в общем, совершаем любые движения челюстью, происходит процесс изгнания скопившейся в ухе серы и отмерших клеток эпителия.
Запомним, что сера в ушах — это не грязь! Поэтому не надо её старательно вычищать, чем чаще чистить уши и глубже, тем хуже. Тогда ушная сера начинает вырабатываться активнее и скапливаться еще больше. Сера бывает темной, светлой и сухой. Только темная сера образует коричневое колечко у входа в слуховой проход. И только это скопление серы вокруг входа можно удалять, не проникая в слуховой проход. Если же использовать ватную палочку, стараясь глубже «очистить» слуховой проход, мы протолкнем серу туда, где и накапливаются серные массы в виде серных пробок.
По данным всемирной организации здравоохранения использование детских удерживающих устройств (далее ДУУ) в транспортных средствах позволяет снизить смертность среди младенцев на 71%, а среди детей более старшего возраста — на 54%. Размещение ДУУ по направлению движения транспортного средства снижает риск получения травм на 76%, а тяжких травм — на 92%. Устройство, установленное против направления движения, снижает травматизм на 34 и 60% соответственно. Результаты анализа законодательства других стран свидетельствуют о том, что применение таких устройств является обязательным для детей до 12-летнего возраста во всех странах с высоким уровнем автомобилизации.
Перевозка детей до 12-летнего возраста в транспортных средствах, оборудованных ремнями безопасности, должна осуществляться с использованием специальных детских удерживающих устройств, соответствующих весу и росту ребенка, или иных средств, позволяющих пристегнуть ребенка с помощью ремней безопасности, предусмотренных конструкцией транспортного средства, а на переднем сиденье легкового автомобиля — только с использованием специальных детских удерживающих устройств.
Принципиальная необходимость фиксации ребенка в автомобиле в специальном удерживающем устройстве или штатным ремнем безопасности, а не на руках взрослого пассажира (родителя), обусловлена тем, что при резком торможении со скорости в 50 км/ч вес ребенка возрастает примерно в 30 раз. Именно поэтому перевозка ребенка на руках считается самой опасной. Так, если вес ребенка 10 кг, то при аварии в момент удара он будет весить уже около 300 кг, и удержать его от резкого удара о переднее кресло или ветровое стекло практически невозможно, кроме того, взрослый, держащий ребенка на руках в этом случае способен раздавить ребенка своим весом.
В соответствии с пунктом 22.9 Правил дорожного движения перевозка детей допускается при условии обеспечения их безопасности с учетом особенностей конструкции транспортного средства, т.е. таким образом, чтобы в случае резкого торможения, столкновения или опрокидывания автомобиля была исключена или уменьшена опасность ранения ребенка путем ограничения подвижности его тела. Ограничение подвижности ребенка осуществляется посредством применения специального детского удерживающего устройства (детская люлька, специальное кресло, дополнительное сиденье), а также штатного ремня безопасности.
Под иными средствами, позволяющими пристегнуть ребенка с помощью штатных ремней безопасности, упомянутыми в п. 22.9 ПДД, понимаются специальная подушка для сидения, дополнительное сиденье, приспособление для направления специальным образом ремня безопасности и т.п., позволяющие использовать для фиксации ребенка в транспортном средстве штатные ремни безопасности. При этом диагональная ветвь ремня должна проходить через плечо и грудную клетку ребенка и не соскальзывать на шею.
При столкновении или экстренном торможении не закреплённые в салоне автомашины пассажиры с большой силой ударяются об имеющиеся впереди сиденья, вылетают из салона через стекло. В результате чего получают сочетанные травмы, зачастую не совместимые с жизнью.
Водителям автомобилей для перевозки детей в возрасте до 3 лет необходимо использование специального автокресла. Автокресло должно быть полностью исправно, его конструкция должна соответствовать стандартам безопасности, принятым в Вашей стране, кресло должно иметь все крепежные элементы для установки. Кресло должно быть надёжно закреплено в салоне автомашины и соответствовать росту и весу ребёнка. Голова ребёнка не должна выступать за пределы спинки кресла.
Кресло нужно размещать против хода движения, чтобы нагрузка на ребенка при экстренной остановке была минимальной. Шея маленьких детей недостаточно крепка, чтобы справиться с нагрузкой, при которой голова резко отбрасывается назад, а затем выбрасывается вперед при ударе передней части автомобиля. Шея подвергается большой нагрузке, если ребенок путешествует в сиденье, устанавливаемом по направлению движения автомобиля. В сиденье «против направления движения автомобиля» вся тяжесть нагрузки ложится на спину ребенка, и голова не выбрасывается резко вперед. Силы, действующие при ударе задней части автомобиля обычно слабее.
При включённой подушке безопасности устанавливать кресло на переднем сидении нельзя.
От 3 до 12 лет нужно использовать специальное удерживающее устройство – сиденье подставку в сочетании со стандартным трехточечным ремнем безопасности. А также устройства для регулировки ремней безопасности «Фест». Основное объяснение использования дополнительной подушки не в том, чтобы предоставить ребенку больше обзора, — это лучший способ добиться правильной геометрии ремня безопасности.
Для детей старше 12 лет разрешено использовать стандартный ремень безопасности, в том числе он обязателен для всех и при расположении на заднем сидении автомашины. Ремень безопасности не выполняет своей функции, если он неправильно надет. Очень важно следить за тем, чтобы ремень был расположен на теле ребенка правильно. Диагональная часть ремня должна проходить по плечу и поперек груди и быть достаточно натянутой. Расправьте ремень, пристегивая ребенка. Чем меньше у ремня свободный ход, тем лучше. Важно следить за тем, чтобы ремень располагался не у самого края плеча, так как в случае резкой остановки автомобиля, голова ребенка, выброшенная вперед, потянет ремень дальше к краю плеча, что снизит его защитные функции.
Ребенок подвержен риску, если ремень расположен у самого края плеча. Во время аварии он может соскользнуть, и ребенок будет выброшен вперед. При расположении ремня на уровне шеи – при резком торможении ремень может врезаться в шею или лицо ребёнка и послужить причиной удушения или разреза.
Ни при каких обстоятельствах ремень не должен проходить под рукой ребенка. Это означало бы, что ничто не удержит ребенка от пролета вперед, в худшем варианте через лобовое стекло.
Поясная часть ремня должна проходить по бедрам и верхней части ног. Проследите, чтобы эта часть ремня плотно прилегала к телу и всегда проходила точно по выступам, расположенным с обеих сторон дополнительной подушки. В противном случае, при аварии, ремень может съехать на живот ребенка и повлечь травму внутренних органов. Использование обыкновенной подушки в качестве сиденья подставки недопустимо.
Нельзя перевозить ребенка на коленях, вне зависимости от того, где вы сидите, так как при столкновении вы не удержите его или придавите собой;
- не оставляйте не закрепленные предметы в салоне автомобиля;
- никогда не пристегивайте взрослого и ребенка одним ремнем безопасности;
- следует использовать пониженный скоростной режим, чтобы суметь в случае необходимости своевременно остановить транспортное средство.
Не сажайте ребёнка впереди себя при перевозке на велосипеде, скутере, мотоцикле или квадроцикле. В случае торможения или внезапной остановке движения Вы придавите впереди сидящего ребёнка – это может повлечь наступление смертельного исхода.
Всегда используйте для перевозки детей средства пассивной безопасности ремни и удерживающие устройства – это действительно важно для сохранения жизни детей! Рассказывайте своим детям, почему всегда нужно использовать ремень безопасности!
Есть много случаев, когда пристёгнутые пассажиры не получали травм при дорожно-транспортном происшествии, а не пристёгнутые, ехавшие рядом с ними – от полученных травм погибли.
При столкновении или экстренном торможении не закреплённые в салоне автомашины пассажиры с большой силой ударяются об имеющиеся впереди сиденья, вылетают из салона через стекло. В результате чего получают сочетанные травмы, зачастую не совместимые с жизнью.
Всегда используйте для перевозки детей средства пассивной безопасности ремни и удерживающие устройства –
это действительно важно для сохранения жизни детей!
Рассказывайте своим детям, почему всегда нужно использовать ремень безопасности!
Единственное условие для качественного проведения УЗИ – спокойное состояние ребенка.
Для того, чтобы ребенок успешно пошел в детский сад, чувствовал себя там уютно, комфортно и в безопасности, не только мед. работники и педагоги, воспитатели, но и вы сами должны приложить некоторые усилия. Прежде всего необходимо правильно подготовить ребенка к новым для него микросоциальным условиям.
Если вы планируете отдать малыша в сад, то должны заранее позаботиться, чтобы он был в срок привит против всех управляемых инфекций. Согласно национальному календарю профилактических прививок, ребенок к 1 году должен иметь вакцинацию против туберкулеза, гепатита В, дифтерии, коклюша, столбняка, полиомиелита, кори, краснухи, паротита. О существующих вакцинах дополнительного выбора поинтересуйтесь у вашего участкового врача.
До поступления в детский сад ребенок должен быть осмотрен врачами-специалистами (ЛОР, хирург, невролог, окулист и др. по показаниям, а также стоматологом), чтобы было время назначить дополнительные исследования или лечение, дать рекомендации по оздоровлению в условиях ДОУ.
Но вот ваш малыш прошел все подготовительные этапы и на первый взгляд готов к поступлению в детский сад.
Если вдуматься, стресс, переживаемый ребенком в период привыкания к детскому саду, сравним с тем, что испытывает взрослый, вырванный из привычной обстановки и попавший на незнакомый остров, где все окружающее — чужое. Это чувство безысходности.
Новые люди, обстановка, питание, правила игры — все не так, как раньше! И, главное, нет рядом близких, родных людей, нет мамы. В этой обстановке очень важно, чтобы малыш сумел перестроиться, приспособиться к новым условиям и пройти этот период с наименьшим ущербом для себя.
Речь идет о течении периода адаптации.
Попробуем разобраться с понятием «стресс». Мы привыкли называть стрессом любое чрезмерное неприятное событие, связанное в основном с отрицательными переживаниями. На самом деле, по определению физиологов, «стресс есть неспецифический ответ организма на любое предъявление ему требований». Сила стресса зависит от того, насколько нужно перестраиваться.
Первые дни пребывания ребенка в детском саду могут вызвать негативные эмоции. Но чтобы они не переросли в дистресс (состояние безысходности, когда организм не может перестроиться), малышу надо помочь. Прежде всего еще задолго до первых походов в сад малышу нужно обязательно хорошенько растолковать, почему он идет в детский сад. Вовсе не потому, что там очень классно и безумно здорово. Может в реальности все окажется совсем по другому — не обрекайте своего человечка на тяжелейшие испытания связанные с разочарованием. В жизни и так это бывает слишком часто. Скажите правду: в детский сад ребята идут, когда мамам нужно выходить на работу. Пока дети совсем маленькие, мамам можно сидеть дома, когда ребятишки подрастают, мамы выходят на работу, а малыши идут в садик. Заранее покажите ребенку здание сада, пусть кроха знает, что скоро он будет в него ходить. Посмотрите, как играют дети на прогулке — приучайте малыша к мысли, что он тоже будет здесь гулять и играть.
Терпеливо отвечайте на различные вопросы ребенка о садовской жизни: «А где детки в саду спят?», «А у них есть игрушки? А кто кормит их обедом? А кто укладывает их спать?» и др. Чем больше у малыша такой информации, хотя бы приблизительной, тем легче ему будет привыкать к саду.
И еще один маленький, но очень важный момент: даже если вы на самом деле не в восторге от мысли, что скоро малышу придется идти в сад, постарайтесь не обсуждать при нем этот вопрос со своими родственниками или друзьями. Неоднократно слушая ваши эмоциональные негативные возгласы, ребенок придет к мысли, что сад — это плохо, и он в какой-то степени сочтет вас предателем по отношению к нему, раз вы его оставляете в этом «плохом» садике.
Главная проблема адаптации состоит в том, что в саду нет мамы. В некоторых случаях, если адаптация протекает тяжело, в первые дни (недели) разрешается присутствие мамы в группе или на прогулке. Однако зачастую это лишь усугубляет ситуацию: приучив малыша к тому, что мама и здесь всегда рядом, вы сделаете еще более трудным процесс «отвыкания от мамы». Поэтому лучше постепенно увеличивать время пребывания ребенка в саду, начав с 1-2 часов. Желательно, чтобы мама в первые дни, по возможности, находилась где-то неподалеку, чтобы воспитательница могла быстро ее найти в случае негативной реакции ребенка (истерики). Ведь первая реакция непредсказуема, и бывает, что несколько первых дней малыш с интересом воспринимает походы в сад, и лишь потом понимает, что это не игра и так теперь будет каждый день. Ребенок замыкается либо беспрерывно плачет, никого к себе не подпуская — ни детей, ни воспитателей. На следующее утро уже сложнее уговорить его идти в сад. Ребенку хочется, чтобы мама все время была рядом. Поэтому очень хорошо иметь в группе альбом с фотографиями родителей — предложите это сделать на родительском собрании воспитателю. В этом случае малыш в любой момент сможет увидеть своих близких и не так будет тосковать по дому.
Кроме психологических существует ряд более прозаических проблем. Важно, чтобы ребенок был физически готов к детскому саду, обладал определенными навыками (самостоятельно ел, садился на горшок и т.д.). Необходимо заранее начать закаливающие процедуры, укрепляющие иммунитет (посоветует участковый врач). Надо ознакомиться с режимом детского сада, особенностями питания и придерживаться таких требований дома.
В саду еда, конечно, отличается от домашней. Вовсе не тем, что она хуже — она просто другая. Новые блюда, непривычное сочетание знакомых продуктов — это тоже отчасти стресс. Малыш должен приучаться есть самостоятельно, поскольку даже у самой прекрасной воспитательницы или няни не хватит сил и времени накормить с ложки 15-20 человек. Часто бывает, что ребенок, привыкший есть дома не торопясь («за маму», «за папу» и т.д.), неожиданно оказывается в ситуации, когда его никто ни о чем не просит, еда просто появляется на столе, а через некоторое время убирается. Ребенок не понимает, почему ему не дали доесть и плачет. Поэтому дома нужно заранее растолковать ему, как происходит трапеза в детском саду, почему нельзя бесконечно сидеть за столом и тренироваться дома есть самостоятельно, красиво и в разумных временных пределах.
В периоде адаптации ребенок не должен испытывать сильных эмоциональных переживаний. В это время рекомендуется не проводить травмирующих процедур (прививки, стрижка волос, ногтей, лечение зубов и т.д.) не вводить новых блюд в домашнем рационе. Надо позаботиться об этом накануне.
В первые дни посещения сада у малыша страдают все органы и системы, они перестраиваются и приспосабливаются к новым требованиям, к новым условиям существования. Проявиться это может частыми заболеваниями либо в виде невротических реакций. Кстати, специалисты утверждают, что частые болезни малыша, который начал посещать детский сад, наблюдаются вовсе не из-за того, что в саду полно микробов (их там не больше и не меньше чем везде), а именно из-за того, что так организм ребенка реагирует на смену обстановки (стресс), что как следствие снижает иммунитет. Это называется психосоматикой. Ребенок в периоде адаптации может стать капризным, агрессивным, либо наоборот замкнутым, утратить гигиенические навыки. Важно не ругать, не наказывать ребенка, создать в семье спокойную, благоприятную обстановку.
По длительности адаптация бывает легкой степени — до 32 дней, средней тяжести — до 2 мес., тяжелая — 6-12 месяцев.
Учащенная заболеваемость вирусными инфекциями, возможно с осложненным течением, развитие невротических реакций в виде тиков, энуреза требуют обязательной консультации специалистов.
Согласно национальному календарю профилактических прививок ребенок должен иметь вакцинацию:
- против вирусного гепатита В – трехкратно;
- против туберкулеза (БЦЖ) – делается в роддоме;
- против коклюша, дифтерии, столбняка (АКДС);
- против полиомиелита;
- против кори, краснухи, паротита.
Кроме того, существуют прививки, разрешенные в РФ по выбору родителей («Пневмо-23», АКТ ХИБ и др.), предотвращающие заболевания и осложнения со стороны легких и верхних дыхательных путей и др. инфекций.
За 1,5-2 месяца до поступления в сад ребенок должен быть осмотрен следующими специалистами:
- хирург;
- невролог;
- оториноларинголог;
- офтальмолог;
- стоматолог;
- психиатр детский;
- гинеколог (для девочек);
Также ребенок должен быть обследован лабораторно:
- общий анализ крови, мочи;
- глюкоза крови;
- кал на яйца глистов;
- соскоб на энтеробиоз.
Другие специалисты и обследования – по показаниям. По результатам медицинского осмотра участковым педиатром заполняется медицинская карта Ф.026/у.
Рекомендуется обязательно выполнять назначения педиатра, невролога, других врачей на период адаптации (адаптогены растительного происхождения, седативные препараты, витамины, расслабляющий массаж). Рекомендуется усилить питьевой режим дома, удлинить дневной сон в выходные дни.
Педагогами, психологом, мед. работником детского сада контроль за течением адаптации проводится с первых дней пребывания в детском саду. Надо интересоваться у воспитателя, как ведет себя малыш, как чувствует себя после ухода мамы. При первых же признаках начинающейся болезни рекомендуется подержать ребенка дома, не дать развиться заболеванию, т.к. оно может проявиться на фоне переживаний сильнее, чем обычно.
Задача детского сада:
- Развитие и закрепление первичных навыков самообслуживания
- Формирование с ранних лет установки на здоровый образ жизни
- Социализация ребенка, развитие навыков общения с окружающим миром
- Расширение кругозора через образовательные программы, развитие познавательных функций
- Формирование мотивации к школьному обучению
- Подготовка к усвоению школьной программы
- Воспитание и закаливание с целью гармоничного развития личности во всех сферах жизнедеятельности
Помните: как бы безумно вы ни любили дитя, высшее проявление любви — способность отпустить его от себя, дать возможность жить собственной жизнью человека среди себе подобных.
Предупреждён — значит вооружён. Счастливого вам отдыха. Не забудьте взять с собой хорошее настроение и позитивный настрой!
Школа становится настоящим испытанием для зрения ребенка. Неутешительная статистика говорит  о прогрессировании близорукости среди школьников. Если в начальных классах с этой проблемой сталкиваются 8-10% детей, то оканчивают школу с данным диагнозом 25-30% выпускников. Близорукость (миопия) возникает из-за того, что ребенок должен долгое время концентрировать взгляд на близко находящихся предметах: тетрадях, книгах, альбомах. Находясь в таком положении, глазное яблоко удлиняется, «ближнее» зрение становится лучше за счет «дальнего», и, переводя взгляд на находящийся вдали предмет, мы получаем расфокусированную картинку.
о прогрессировании близорукости среди школьников. Если в начальных классах с этой проблемой сталкиваются 8-10% детей, то оканчивают школу с данным диагнозом 25-30% выпускников. Близорукость (миопия) возникает из-за того, что ребенок должен долгое время концентрировать взгляд на близко находящихся предметах: тетрадях, книгах, альбомах. Находясь в таком положении, глазное яблоко удлиняется, «ближнее» зрение становится лучше за счет «дальнего», и, переводя взгляд на находящийся вдали предмет, мы получаем расфокусированную картинку.
Многолетний опыт свидетельствует, что не стоит рано отправлять ребенка в школу, дабы не навредить его зрению. Оптимальный возраст для поступления в школу – 7 лет. К этому времени глазная система заканчивает свой рост и формирование (в том числе и цилиарная мышца, отвечающая непосредственно за зрение).
Каким должно быть рабочее место ребенка?
Сделайте рабочее место ребенка удобным. Контролируйте своего школьника, пока он делает уроки. Приучите его не сутулиться, тщательно подгоните высоту стола и стула под рост ребенка.
Один из самых важных моментов – освещение комнаты. Для улучшения попадания в комнату естественного света регулярно мойте окна в детской. Следите, чтобы искусственное освещение было достаточно ярким. Во время подготовки домашних заданий включаете верхний свет и настольную лампу. Для правшей ее нужно расположить слева, для левшей – справа. Абажур настольной лампы не должен быть прозрачным, а мощность лампочки должна составлять 75–100 ватт.
Приучите малыша держать учебники на расстоянии не менее 40 см от глаз. Эта привычка в будущем поможет избежать проблем с близорукостью. А работе ребенка на компьютере, следует уделить особое внимание.
Полезные для глаз запреты
Нельзя читать лежа. Объясните ребенку, что в таком положении глаза будут сильно уставать. Также нужно установить запрет на игры на приставках или планшете во время езды в транспорте. Результатом тряски является постоянное изменение расстояния от устройства до глаз. Таким образом, зрение не успевает адаптироваться, а из-за этого оказывается слишком большая нагрузка на этот анализатор.
У всех маленьких детей зрение дальнозоркое, и со временем оно приближается к нормальному, которое равно «1». Именно поэтому не рекомендуется усаживать у телевизора детей до 3-х лет, лучше придумать малышу другие развлечения. Дальше лимит на просмотр телепередач и работуна компьютере можно увеличить до 30–40 минут в день. В старшем возрасте эта цифра может увеличиться до 3 часов, однако ребенок должен соблюдать определенные интервалы времени, по 20–30 минут, после которых нужно дать глазам отдохнуть, а лучше сделать специальную гимнастику.
Образ жизни
Укрепляйте иммунитет своего ребенка. Крепкий организм меньше подвержен различным заболеваниям. Малыш должен каждый день бывать на свежем воздухе. Разнообразные спортивные секции будут незаменимы в этом плане. Летом это могут быть футбол, баскетбол, волейбол, бег и велосипед, зимой – лыжи и коньки.
Независимо от ваших личных пристрастий в еде, помните, что ребенок должен питаться разнообразно и сбалансировано. Его рацион должен содержать достаточное количество белка (а это рыба, яйца, нежирное мясо), кальция (молочные продукты, орехи, бобовые) и продуктов с высокой концентрацией витаминов А, С, Е (морковь, тыква, абрикосы, цитрусовые). (указать, какие продукты).
График непрерывной работы на компьютере четко регламентируйте:
— для младших школьников – 10–15 мин в день;
— для средних классов – 20–25 мин в день;
— для старшеклассников – 40 мин в день.
Здоровый сон
Ребенку нужно больше времени для полноценного отдыха, чем взрослому. Следите, чтобы малыш спал 10–12 часов в сутки. Таким образом, глаза будут успевать отдохнуть и не возникнет перенапряжения зрительного анализатора. Не забывайте также, что ребенку нужно чередовать различные виды деятельности. Составьте его расписание так, чтобы учеба чередовалась с прогулками, играми или занятиями спортом. Это укрепит не только зрение малыша, но благоприятно скажется на общем состоянии организма.

Условием эффективности ЛФК является длительное систематическое, регулярное проведение занятий с постепенным увеличением нагрузки, как в каждой процедуре, так и на протяжении всего курса лечения, учет возраста, двигательной активности больного, особенностей течения болезни.